¿Qué es la terapia con luz roja?
Una visión general de los conceptos y la investigación sobre la terapia con luz roja
Escrito para CytoLED.com por Vladimir Heiskanen
Conclusiones/puntos destacados:
● La terapia con luz roja, o fotobiomodulación, es un tratamiento cada vez más popular basado en la irradiación del cuerpo con diversas fuentes de luz, normalmente LED y láseres.
● La luz roja y la luz infrarroja cercana producen efectos biológicos cuantificables, entre los que se incluyen la señalización antiinflamatoria y la mejora de la función mitocondrial.
● Se han publicado más de siete mil estudios sobre la terapia con luz roja en revistas científicas, incluidas revistas de gran impacto como The Lancet, Circulation, PNAS y Science Translational Medicine.
● Las pruebas procedentes de revisiones sistemáticas sugieren que la terapia con luz roja podría ser útil en el tratamiento de diversas dolencias, como el dolor de rodilla, las úlceras del pie diabético, la caída del cabello y el síndrome de boca ardiente.
● La luz roja se ha popularizado recientemente como medio para mejorar el bienestar general, y puede utilizarse como método complementario junto con la mejora de la nutrición, el sueño y otros factores relacionados con el estilo de vida.
Introducción
La terapia con luz roja (RLT) es una forma de tratamiento en la que se irradian localmente determinadas partes del cuerpo con luz roja visible o luz infrarroja cercana invisible para tratar diversas afecciones, como el dolor, las heridas y las enfermedades crónicas.
Este tratamiento existe desde hace aproximadamente 50 años, pero ha ganado popularidad durante el siglo XXI. En la comunidad científica, la terapia con luz roja se denomina hoy en día más comúnmente terapia de fotobiomodulación (PBMT) o terapia con láser (luz) de baja intensidad (LLLT).
Si bien anteriormente se creía que la luz visible podía afectar a los procesos corporales humanos principalmente a través de los ojos, la terapia con luz roja se basa en un amplio conjunto de hallazgos científicos que demuestran que la luz puede tener efectos en los tejidos irradiados a través de múltiples mecanismos.
Se han publicado más de siete mil artículos de investigación sobre la terapia con luz roja. Los resultados preliminares sugieren que la terapia con luz roja podría ser potencialmente útil para las afecciones del cerebro, los ojos, el corazón, los pulmones, las articulaciones, los músculos, los nervios y otras partes del cuerpo (1-7).
¿Cómo funciona la terapia con luz roja?
Mecanismos principales
El principio básico de la terapia con luz roja es que la irradiación de una parte del cuerpo con luz roja o infrarroja cercana puede activar mecanismos biológicos capaces de mejorar localmente la función celular y tisular.
Existen numerosos artículos que han tratado de resumir los mecanismos de la terapia con luz roja. La revisión más exhaustiva es «Proposed Mechanisms of Photobiomodulation or Low-Level Light Therapy» (2016), escrita por Lucas de Freitas y Michael Hamblin (8).
El mecanismo principal de la fotobiomodulación se refiere a los efectos que se producen inmediatamente cuando la célula es irradiada con luz. Aún existe incertidumbre sobre el principal mecanismo primario de la terapia con luz roja. La teoría más común postula que la luz roja es absorbida por una estructura mitocondrial llamada citocromo c oxidasa (CCO) (9). Sin embargo, es posible que esta teoría no explique los efectos por completo, ya que se ha informado de que incluso las líneas celulares que no expresan citocromo c oxidasa parecen responder a la irradiación con luz roja (10).
Además de esta popular teoría de la CCO, existen algunas explicaciones alternativas para los efectos de la fotobiomodulación intracelular. Algunas pruebas sugieren que el efecto podría estar relacionado con la producción y liberación de óxido nítrico (NO) por parte de la CCO o de moléculas fotolábiles como la hemoglobina nitrosilada y los S-nitrosotioles (11,12). Las longitudes de onda más largas de la luz infrarroja cercana (p. ej., 980 nm) también podrían afectar a los canales de iones de calcio TRP activados por calor dentro de las células (13). También se ha sugerido de forma provisional que la luz roja podría disminuir la viscosidad del agua dentro de las proteínas mitocondriales, mejorando así la producción de ATP dentro de las células (14).
Mecanismos secundarios
Los mecanismos secundarios son los cambios reales que se producen como resultado de la irradiación con luz roja. Se ha descrito que la terapia con luz roja induce numerosos cambios cuantificables en la expresión génica celular, las vías de señalización, los procesos inflamatorios y la función mitocondrial (15-17).
Se ha reconocido ampliamente que la inflamación crónica sistémica y la disfunción mitocondrial son probablemente los principales mecanismos en la mayoría de las enfermedades crónicas relacionadas con la edad. Durante los últimos años, ha habido un número creciente de artículos de revisión que sugieren la implicación de estos mecanismos en enfermedades crónicas comunes como el cáncer, las cardiopatías y la diabetes.
«Investigaciones recientes han revelado que determinados factores sociales, ambientales y relacionados con el estilo de vida pueden favorecer la inflamación crónica sistémica (ICS), la cual, a su vez, puede dar lugar a diversas enfermedades que, en conjunto, constituyen las principales causas de discapacidad y mortalidad en todo el mundo, como las enfermedades cardiovasculares, el cáncer, la diabetes mellitus, la enfermedad renal crónica, la enfermedad del hígado graso no alcohólico y los trastornos autoinmunitarios y neurodegenerativos.» (19)
«La disfunción mitocondrial es un componente fisiopatológico clave de muchas enfermedades agudas y crónicas.» (20)
«La disfunción mitocondrial y el estrés oxidativo están estrechamente relacionados con el envejecimiento, el cáncer, las enfermedades neurodegenerativas relacionadas con la edad y el síndrome metabólico.» (21)
La comunidad científica dedicada a la terapia con luz roja parece estar firmemente convencida de que los efectos de esta terapia podrían estar relacionados con la curación de la inflamación crónica sistémica y la disfunción mitocondrial. Esta opinión se ve respaldada en gran medida por los resultados de investigaciones con animales, en las que es habitual medir marcadores de la función inflamatoria y mitocondrial.
Por ejemplo, la disminución de los marcadores inflamatorios es uno de los hallazgos más comunes en la investigación preclínica sobre la terapia con luz roja. Tal y como se resume en uno de los artículos de revisión recientes: «Uno de los efectos más reproducibles de la [terapia con luz roja] es una reducción general de la inflamación, lo cual es especialmente importante para los trastornos articulares, las lesiones traumáticas, los trastornos pulmonares y en el cerebro (...) [la terapia con luz roja] puede reducir la inflamación en el cerebro, la grasa abdominal, las heridas, los pulmones y la médula espinal». (17)
También existen fundamentos experimentales que respaldan la idea de que la terapia con luz roja mejora la disfunción mitocondrial. La irradiación de cultivos celulares o animales con luz roja o infrarroja cercana parece afectar de forma beneficiosa a la función mitocondrial (18). Por ejemplo, los estudios han demostrado un aumento de los niveles de ATP, un aumento del potencial de membrana mitocondrial (ΔΨm), un aumento de la expresión de la citocromo oxidasa, un aumento del consumo de oxígeno y una regulación al alza de la vía SIRT1/PGC1α (22). También se ha demostrado que la luz roja puede proteger a las células frente a toxinas mitocondriales como el cianuro potásico y la tetrodotoxina (23). Por lo tanto, parece plausible que la luz roja pueda tener efectos positivos sobre el metabolismo energético celular.
La historia de la terapia con luz roja
Es justo decir que la mayor parte de la investigación relevante sobre la terapia con luz roja se ha publicado en los últimos 15 años. Sin embargo, podemos remontarnos más de 100 años atrás en la historia para encontrar rastros de los primeros informes sobre la terapia con luz roja. Por ejemplo, los médicos John Harvey Kellogg y Margaret Abigail Cleaves escribieron sus libros entre 1904 y 1910, en los que describían el tratamiento de la fatiga crónica, la calvicie y la diabetes mediante el uso de lámparas incandescentes. Al mismo tiempo, las prácticas terapéuticas que utilizaban la luz solar (helioterapia) también eran relativamente populares.

La historia de la investigación moderna sobre la terapia con luz roja se remonta a finales de la década de 1960, cuando el investigador húngaro Endre Mester demostró que la luz láser roja podía aumentar el crecimiento del pelo en ratones y, posteriormente, publicó numerosos informes sobre el tratamiento satisfactorio de úlceras en seres humanos (24). Tras los informes iniciales de Mester, pasaron varios años hasta que investigadores de otros países, como la URSS, Alemania, EE. UU., Italia, Japón e Israel, comenzaron también a informar sobre los efectos beneficiosos de la luz láser (25-30).
Aunque el ritmo de publicación fue relativamente lento hasta los años 90, ha ido aumentando de forma constante. En el año 2000, el número total de artículos sobre la terapia con luz roja en revistas científicas era de aproximadamente 500. Ahora, en el año 2021, ya hemos superado el número total de 7.000 artículos.
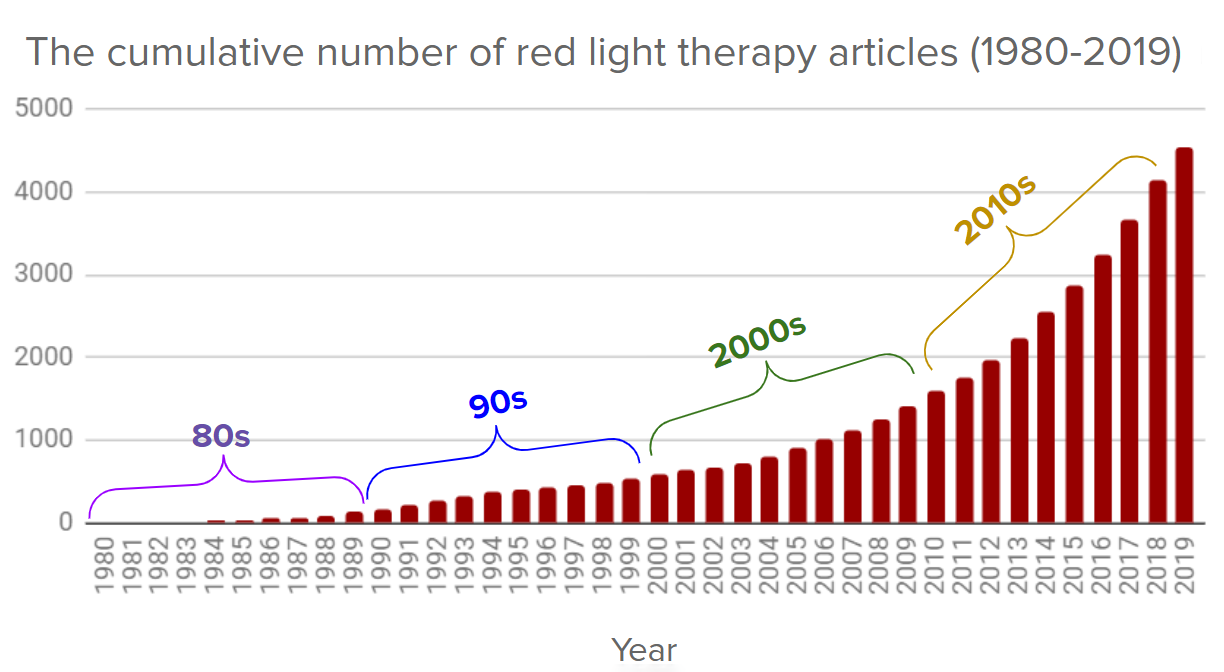
También podemos observar que, a día de hoy, la investigación sobre la terapia con luz roja se ha extendido a unos 70 países de todo el mundo. Los países más destacados en la publicación de estudios sobre la terapia con luz roja han sido Brasil y Estados Unidos.
1000+
Brasil
400+
Estados Unidos (en 33 estados diferentes)
100+
China, Irán, Israel, Italia, Japón, Corea, Rusia, Turquía
50-99
Australia, Canadá, Alemania, India, España, Taiwán, Reino Unido
10-49
Argentina, Austria, Bélgica, República Checa, Dinamarca, Egipto, Francia, Grecia, Hungría, Países Bajos, Nueva Zelanda, Noruega, Polonia, Rumanía, Arabia Saudí, Serbia, Eslovaquia, Sudáfrica, Suecia, Suiza
<10
Bosnia y Herzegovina, Bulgaria, Chile, Colombia, Costa Rica, Croacia, Cuba, Chipre, Finlandia, Indonesia, Irak, Irlanda, Jordania, Kazajistán, Kuwait, Macedonia, Malasia, México, Mónaco, Nepal, Pakistán, Portugal, Puerto Rico, Catar, Singapur, Eslovenia, Sudán, Siria, Tailandia, Ucrania, Emiratos Árabes Unidos, Venezuela, Yemen, Yugoslavia
Paralelamente al aumento del número de publicaciones científicas, hoy en día también se están escribiendo muchos libros sobre la terapia con luz roja, tanto para un público académico como para uno no académico.

Libros sobre terapia con luz roja para el ámbito académico

Libros sobre la terapia con luz roja para el público general
En los últimos años, la terapia con luz roja también ha sido objeto de atención en diversas revistas. Los artículos publicados en revistas de carácter científico suelen centrarse en las posibilidades de tratar enfermedades específicas con luz, mientras que las revistas de divulgación suelen centrarse en el cuidado de la piel o el bienestar general.
Resumen de la investigación sobre la terapia con luz roja
Descripción general
Se puede acceder fácilmente a los estudios disponibles sobre la terapia con luz roja a través de bases de datos científicas como PubMed.gov o la hoja de cálculo del PBM Database Project.
Hasta la fecha, se han publicado aproximadamente 5.000 artículos de investigación relacionados con la terapia con luz roja. El cuadro que figura a continuación resume brevemente los tipos de estudios que se incluyen en esta cifra.
Investigación con animales
En la investigación médica, los tratamientos evaluados suelen someterse a pruebas en animales de laboratorio antes de pasar a los ensayos clínicos con seres humanos. Los animales de laboratorio más comunes son las ratas, los ratones y los conejos.
La terapia con luz roja se ha evaluado para aproximadamente 140 afecciones diferentes en animales. Para la mayoría de esas afecciones, los resultados de los estudios han sido relativamente positivos.
Sin embargo, hay que reconocer que los resultados de los estudios en animales no siempre se traducen en beneficios para los seres humanos. Se ha informado de que menos del 8 % de los tratamientos contra el cáncer que tienen éxito en animales superan los ensayos de fase I en seres humanos (31).
Investigación con seres humanos
La terapia con luz roja también se ha evaluado en diversos estudios en seres humanos. Hasta la fecha, se han evaluado sus efectos en más de 120 afecciones diferentes. Se ha observado una variabilidad en los resultados de los estudios: algunos muestran beneficios (por ejemplo, en la osteoartritis de rodilla) y otros no muestran ningún efecto (por ejemplo, en el dolor tras la extracción de las muelas del juicio) (4,32).
Nota: Los asteriscos (*) indican las indicaciones que no se han evaluado en ensayos controlados aleatorios (ECA).
El efecto de la terapia con luz roja sobre algunas de estas dolencias se ha evaluado en múltiples estudios en seres humanos. En la literatura científica, las revisiones sistemáticas recopilan y describen los resultados de múltiples estudios que analizan la misma pregunta de investigación, que suele ser «¿tiene el tratamiento A algún efecto sobre la enfermedad B?».
Se han publicado numerosas revisiones sistemáticas sobre la terapia con luz roja, y una gran parte de ellas apunta a resultados positivos del tratamiento. En algunas de ellas, los estudios incluidos han contado con más de mil pacientes en total.
Síndrome de boca ardiente
Zhang, 2020
12 (574)
+ La terapia de movimiento pasivo redujo el dolor y mejoró la calidad de vida
Dolor muscular de aparición tardía (DOMS)
Nampo 2016
15 (317)
- El PBM no mejoró de forma significativa el dolor muscular de aparición tardía
Úlcera del pie diabético
Dos Santos 2020
13 (361)
+ El PBM redujo el tamaño de la úlcera
Rendimiento físico
Leal-Junior 2015
13 (134+)
+ El PBM mejoró el rendimiento y la recuperación tras el ejercicio
Caída del cabello
Gupta, 2019
15 (895)
+ El PBM aumentó el número de cabellos (tanto en hombres como en mujeres)
Artrosis de rodilla
Stausholm 2019
22 (1063)
+ La PBM redujo el dolor tras el tratamiento y durante el seguimiento de 2 a 12 semanas
Dolor lumbar
Tomazoni 2020
14 (1045)
- La PBM no alivió el dolor ni la discapacidad en comparación con el tratamiento simulado
Linfedema
Chen, 2019
9 (316)
- El PBM no influyó en la circunferencia del brazo, la fuerza de prensión ni el dolor
Dolor de cuello
SBU 2014
18 (1007)
+ La PBM alivió el dolor inmediatamente después del tratamiento y durante el seguimiento
Mucositis oral
Peng, 2020
30 (1168)
+ La terapia de modulación inmunitaria (PBM) redujo el riesgo de mucositis oral grave
Periodontitis
Ren 2017
7 (180)
+/- El PBM redujo la profundidad de sondaje periodontal solo a corto plazo
Fascitis plantar
Dos Santos, 2019
4 (223)
+ La PBM redujo el dolor y mejoró el Índice de Función del Pie
Dolor de hombro
Awotidebe 2019
11 (585)
+/- La terapia manual redujo el dolor general, pero no mejoró la función del hombro ni la amplitud de movimiento
Trastornos temporomandibulares (TMD)
Xu 2018
17 (643)
+ La terapia manual (PBM) alivió el dolor y mejoró los resultados funcionales de la articulación temporomandibular
Codo de tenista
Bjordal, 2008
13 (730)
+ La fisioterapia aliviaba el dolor del codo de tenista
Extracción de una muela del juicio (mandíbula inferior)
Domah 2020
17 (1064)
+/- La PBM redujo el edema, pero no el dolor ni el trismo
Desde los láseres hasta los LED y la luz solar
Uno de los hitos más importantes en la historia de la terapia con luz roja ha sido la introducción de los diodos emisores de luz (LED).
Antes del año 2000, los investigadores habían llevado a cabo sus estudios sobre la terapia con luz roja utilizando principalmente láseres como fuentes de luz, y algunos incluso afirmaban que las fuentes comunes de luz roja podrían no tener efectos similares a los de los láseres (33).
Sin embargo, el médico estadounidense Harry Whelan y su grupo de Wisconsin publicaron múltiples informes a principios de la década de 2000 en los que afirmaban que los LED mejoraban la cicatrización de las heridas y aportaban otros beneficios (34). Desde entonces, se ha publicado una gran cantidad de evidencia que confirma que los LED son tan adecuados como los láseres para la terapia con luz roja, y ya se han publicado cientos de informes que utilizan LED en revistas científicas (35).
Hoy en día se considera probable que cualquier fuente de luz que emita luz roja y del infrarrojo cercano pueda tener efectos similares a los de la terapia de luz roja. Se han descrito efectos beneficiosos incluso con lámparas incandescentes, lámparas de calor y lámparas halógenas (36-38).
La luz solar también puede tener efectos beneficiosos para la salud debido a que una parte importante de su espectro está compuesta, de hecho, por luz roja y del infrarrojo cercano. La exposición a la luz solar se ha asociado con una menor mortalidad y otros beneficios para la salud, pero aún no está claro si estas asociaciones son verdaderamente causales o si están sesgadas por otros factores relevantes (39,40).
Análisis de los efectos sistémicos sobre la salud
Recientemente han aparecido informes y revisiones científicas que sugieren que la aplicación de luz roja en una parte del cuerpo podría tener también efectos beneficiosos en otras partes del cuerpo. Por ejemplo, la irradiación del cuerpo de ratones parece proteger su cerebro de una neurotoxina (MPTP), y la irradiación de la tibia y los huesos ilíacos de cerdos parece proteger su corazón de un infarto de miocardio.
Estos se denominan efectos «remotos», «abscocales» o «sistémicos» de la terapia con luz roja y han sido analizados en la literatura científica. La mayoría de estos hallazgos se han descrito en estudios con animales (41-43).
Existen algunas pruebas preliminares de que la terapia con luz roja puede tener efectos positivos sobre la salud metabólica. Ensayos piloto en humanos han demostrado que los beneficios metabólicos relacionados con el ejercicio, como la pérdida de grasa, el mantenimiento de la masa muscular y la sensibilidad a la insulina, podrían ser mayores en los sujetos que reciben terapia con luz roja. Los resultados de estudios en animales también sugieren que la terapia con luz roja puede mejorar la resistencia a la insulina relacionada con la dieta, el hígado graso y la inflamación del tejido adiposo en ratones (44-47).
La idea de que la luz roja puede ser beneficiosa para la salud metabólica ha contribuido presumiblemente a la popularidad actual de la terapia de luz roja de cuerpo entero con grandes paneles LED. A pesar de que la mayor parte de la investigación sobre la terapia de luz roja realizada hasta la fecha se ha llevado a cabo con dispositivos pequeños, es probable que en los próximos años se realicen cada vez más investigaciones con paneles de gran tamaño.
Referencias
1. Salehpour F, Mahmoudi J, Kamari F, Sadigh-Eteghad S, Rasta SH, Hamblin MR. Brain Photobiomodulation Therapy: a Narrative Review. Molecular Neurobiology [Internet]. 2018 Jan 11 [cited 2020 Nov 21];55(8):6601–36. Available from: https://pubmed.ncbi.nlm.nih.gov/29327206/
2. Photobiomodulation for the treatment of retinal diseases: a review. International Journal of Ophthalmology [Internet]. 2016 Jan 18 [cited 2020 Nov 21];9(1). Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4768515/
3. Liebert A, Krause A, Goonetilleke N, Bicknell B, Kiat H. A Role for Photobiomodulation in the Prevention of Myocardial Ischemic Reperfusion Injury: A Systematic Review and Potential Molecular Mechanisms. Scientific Reports [Internet]. 2017 Feb 9 [cited 2020 Nov 21];7(1). Available from: https://pubmed.ncbi.nlm.nih.gov/28181487/
4. Stausholm MB, Naterstad IF, Joensen J, Lopes-Martins RÁB, Sæbø H, Lund H, et al. Efficacy of low-level laser therapy on pain and disability in knee osteoarthritis: systematic review and meta-analysis of randomised placebo-controlled trials. BMJ Open [Internet]. 2019 Oct [cited 2020 Nov 21];9(10):e031142. Available from: https://pubmed.ncbi.nlm.nih.gov/31662383/
5. Nejatifard M, Asefi S, Jamali R, Hamblin MR, Fekrazad R. Probable positive effects of the photobiomodulation as an adjunctive treatment in COVID-19: A systematic review. Cytokine [Internet]. 2021 Jan [cited 2021 Jan 12];137:155312. Available from: https://pubmed.ncbi.nlm.nih.gov/33128927/
6. Leal-Junior ECP. Photobiomodulation Therapy in Skeletal Muscle: From Exercise Performance to Muscular Dystrophies. Photomedicine and Laser Surgery [Internet]. 2015 Feb [cited 2020 Nov 21];33(2):53–4. Available from: https://pubmed.ncbi.nlm.nih.gov/25654277/
7. Andreo L, Soldera CB, Ribeiro BG, de Matos PRV, Bussadori SK, Fernandes KPS, et al. Effects of photobiomodulation on experimental models of peripheral nerve injury. Lasers in Medical Science [Internet]. 2017 Oct 23 [cited 2020 Nov 21];32(9):2155–65. Available from: https://pubmed.ncbi.nlm.nih.gov/29063472/
8. de Freitas LF, Hamblin MR. Proposed Mechanisms of Photobiomodulation or Low-Level Light Therapy. IEEE Journal of Selected Topics in Quantum Electronics [Internet]. 2016 May [cited 2020 Nov 21];22(3):348–64. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5215870/
9. Karu T. Primary and secondary mechanisms of action of visible to near-IR radiation on cells. Journal of Photochemistry and Photobiology B: Biology [Internet]. 1999 Mar [cited 2020 Nov 21];49(1):1–17. Available from: https://www.sciencedirect.com/science/article/abs/pii/S101113449800219X
10. Lima PLV, Pereira CV, Nissanka N, Arguello T, Gavini G, Maranduba CM da C, et al. Photobiomodulation enhancement of cell proliferation at 660 nm does not require cytochrome c oxidase. Journal of Photochemistry and Photobiology B: Biology [Internet]. 2019 May [cited 2020 Dec 27];194:71–5. Available from: https://pubmed.ncbi.nlm.nih.gov/30927704/
11. Quirk BJ, Whelan HT. What Lies at the Heart of Photobiomodulation: Light, Cytochrome C Oxidase, and Nitric Oxide—Review of the Evidence. Photobiomodulation, Photomedicine, and Laser Surgery [Internet]. 2020 Sep 1 [cited 2020 Nov 21];38(9):527–30. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7495914/
12. Serrage H, Heiskanen V, Palin WM, Cooper PR, Milward MR, Hadis M, et al. Under the spotlight: mechanisms of photobiomodulation concentrating on blue and green light. Photochemical & Photobiological Sciences [Internet]. 2019 [cited 2020 Dec 27];18(8):1877–909. Available from: https://pubs.rsc.org/--/content/articlelanding/2019/pp/c9pp00089e/unauth#!divAbstract
13. Wang Y, Huang Y-Y, Wang Y, Lyu P, Hamblin MR. Photobiomodulation of human adipose-derived stem cells using 810 nm and 980 nm lasers operates via different mechanisms of action. Biochimica et Biophysica Acta (BBA) - General Subjects [Internet]. 2017 Feb [cited 2020 Nov 21];1861(2):441–9. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5195895/
14. Sommer AP, Haddad MKh, Fecht H-J. Light Effect on Water Viscosity: Implication for ATP Biosynthesis. Scientific Reports [Internet]. 2015 Jul 8 [cited 2020 Dec 27];5(1). Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4495567/
15. Peplow PV, Chung T-Y, Ryan B, Baxter GD. Laser Photobiomodulation of Gene Expression and Release of Growth Factors and Cytokines from Cells in Culture: A Review of Human and Animal Studies. Photomedicine and Laser Surgery [Internet]. 2011 May [cited 2020 Nov 21];29(5):285–304. Available from: https://pubmed.ncbi.nlm.nih.gov/21309703/
16. Wu S, Xing D. Intracellular signaling cascades following light irradiation. Laser & Photonics Reviews [Internet]. 2013 Apr 24 [cited 2020 Nov 21];8(1):115–30. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1002/lpor.201300015
17. R Hamblin M. Mechanisms and applications of the anti-inflammatory effects of photobiomodulation. AIMS Biophysics [Internet]. 2017 [cited 2020 Nov 21];4(3):337–61. Available from: http://www.aimspress.com/article/10.3934/biophy.2017.3.337
18. Hamblin MR. Mechanisms and Mitochondrial Redox Signaling in Photobiomodulation. Photochemistry and Photobiology [Internet]. 2018 Jan 19 [cited 2020 Nov 21];94(2):199–212. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5844808/
19. Furman D, Campisi J, Verdin E, Carrera-Bastos P, Targ S, Franceschi C, et al. Chronic inflammation in the etiology of disease across the life span. Nature Medicine [Internet]. 2019 Dec [cited 2020 Nov 21];25(12):1822–32. Available from: https://www.nature.com/articles/s41591-019-0675-0?fbclid=IwAR3DAUfM0Ee0gnHOGBU0juIEfsvkDAXQ3Ew1RY0ORRWmjZtkXCQzPW-wZkg
20. Mitochondrial Biogenesis as a Pharmacological Target: A New Approach to Acute and Chronic Diseases [Internet]. Annual Reviews. 2019 [cited 2020 Nov 21]. Available from: https://www.annualreviews.org/doi/abs/10.1146/annurev-pharmtox-010715-103155
21. Bhatti JS, Bhatti GK, Reddy PH. Mitochondrial dysfunction and oxidative stress in metabolic disorders — A step towards mitochondria based therapeutic strategies. Biochimica et Biophysica Acta (BBA) - Molecular Basis of Disease [Internet]. 2017 May [cited 2020 Nov 21];1863(5):1066–77. Available from: https://pubmed.ncbi.nlm.nih.gov/27836629/
22. Zhang Z, Shen Q, Wu X, Zhang D, Xing D. Activation of PKA/SIRT1 signaling pathway by photobiomodulation therapy reduces Aβ levels in Alzheimer’s disease models. Aging Cell [Internet]. 2019 Oct 30 [cited 2020 Nov 21];19(1). Available from: https://pubmed.ncbi.nlm.nih.gov/31663252/
23. Wong-Riley MTT, Liang HL, Eells JT, Chance B, Henry MM, Buchmann E, et al. Photobiomodulation Directly Benefits Primary Neurons Functionally Inactivated by Toxins. Journal of Biological Chemistry [Internet]. 2004 Nov 22 [cited 2020 Nov 21];280(6):4761–71. Available from: https://pubmed.ncbi.nlm.nih.gov/15557336/
24. The History of Photobiomodulation: Endre Mester (1903–1984) [Internet]. Photomedicine and Laser Surgery. 2013 [cited 2020 Nov 21]. Available from: https://www.liebertpub.com/doi/abs/10.1089/pho.2017.4332
25. Gamaleya NF. Laser Biomedical Research in the USSR. Laser Applications in Medicine and Biology [Internet]. 1977 [cited 2020 Nov 21];1–173. Available from: https://link.springer.com/chapter/10.1007/978-1-4615-7326-5_1
26. Kana JS. Effect of Low—Power Density Laser Radiation on Healing of Open Skin Wounds in Rats. Archives of Surgery [Internet]. 1981 Mar 1 [cited 2020 Nov 21];116(3):293. Available from: https://pubmed.ncbi.nlm.nih.gov/7469766/
27. Goldman JA, Chiapella J, Bass N, Graham J, McClatchey W, Dronavalli RV, et al. Laser therapy of rheumatoid arthritis. Lasers in Surgery and Medicine [Internet]. 1980 [cited 2020 Nov 21];1(1):93–101. Available from: https://pubmed.ncbi.nlm.nih.gov/7038361/
28. Bosatra M, Jucci A, Olliaro P, Quacci D, Sacchi S. In vitro Fibroblast and Dermis Fibroblast Activation by Laser Irradiation at Low Energy. Dermatology [Internet]. 1984 [cited 2020 Nov 21];168(4):157–62. Available from: https://pubmed.ncbi.nlm.nih.gov/6724069/
29. Kami T, Yoshimura Y, Nakajima T, Ohshiro T, Fujino T. Effects of Low-Power Diode Lasers on Flap Survival. Annals of Plastic Surgery [Internet]. 1985 Mar [cited 2020 Nov 21];14(3):278–83. Available from: https://pubmed.ncbi.nlm.nih.gov/3994272/
30. Rochkind S, Nissan M, Razon N, Schwartz M, Bartal A. Electrophysiological effect of HeNe laser on normal and injured sciatic nerve in the rat. Acta Neurochirurgica [Internet]. 1986 Sep [cited 2020 Nov 21];83(3–4):125–30. Available from: https://pubmed.ncbi.nlm.nih.gov/3028047/
31. Mak IW, Evaniew N, Ghert M. Lost in translation: animal models and clinical trials in cancer treatment. American journal of translational research [Internet]. 2014 [cited 2020 Nov 21];6(2):114–8. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3902221/
32. Domah F, Shah R, Nurmatov UB, Tagiyeva N. The Use of Low-Level Laser Therapy to Reduce Postoperative Morbidity After Third Molar Surgery: A Systematic Review and Meta-Analysis. Journal of Oral and Maxillofacial Surgery [Internet]. 2020 Sep [cited 2020 Nov 21]; Available from: https://pubmed.ncbi.nlm.nih.gov/33058775/
33. Hode L. The Importance of the Coherency. Photomedicine and Laser Surgery [Internet]. 2005 Aug [cited 2020 Nov 21];23(4):431–4. Available from: https://pubmed.ncbi.nlm.nih.gov/16144489/
34. Whelan H;Desmet K;Buchmann E;Henry M;Wong-Riley M;Eells J;Verhoeve J. Harnessing the cell’s own ability to repair and prevent neurodegenerative disease. SPIE newsroom [Internet]. 2016 [cited 2020 Nov 21];2008. Available from: https://pubmed.ncbi.nlm.nih.gov/19265872/
35. Heiskanen V, Hamblin MR. Photobiomodulation: lasers vs. light emitting diodes? Photochemical & Photobiological Sciences [Internet]. 2018 [cited 2020 Dec 27];17(8):1003–17. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6091542/
36. Park D, Kyung J, Kim D, Hwang S-Y, Choi E-K, Kim Y-B. Anti-hypercholesterolemic and anti-atherosclerotic effects of polarized-light therapy in rabbits fed a high-cholesterol diet. Laboratory Animal Research [Internet]. 2012 [cited 2020 Nov 21];28(1):39. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3315201/
37. Petrofsky JS, Lawson D, Berk L, Suh H. Enhanced healing of diabetic foot ulcers using local heat and electrical stimulation for 30 min three times per week. Journal of Diabetes [Internet]. 2010 Mar [cited 2020 Nov 21];2(1):41–6. Available from: https://onlinelibrary.wiley.com/doi/full/10.1111/j.1753-0407.2009.00058.x
38. Verbelen J. Use of polarised light as a method of pressure ulcer prevention in an adult intensive care unit. Journal of Wound Care [Internet]. 2007 Apr [cited 2020 Nov 21];16(4):145–50. Available from: https://pubmed.ncbi.nlm.nih.gov/17444378/
39. Heiskanen V, Pfiffner M, Partonen T. Sunlight and health: shifting the focus from vitamin D3 to photobiomodulation by red and near-infrared light. Ageing Research Reviews [Internet]. 2020 Aug [cited 2020 Nov 21];61:101089. Available from: https://pubmed.ncbi.nlm.nih.gov/32464190/
40. Lindqvist PG, Epstein E, Landin-Olsson M, Ingvar C, Nielsen K, Stenbeck M, et al. Avoidance of sun exposure is a risk factor for all-cause mortality: results from the Melanoma in Southern Sweden cohort. Journal of Internal Medicine [Internet]. 2014 Apr 23 [cited 2020 Nov 21];276(1):77–86. Available from: https://pubmed.ncbi.nlm.nih.gov/24697969/
41. Johnstone DM, el Massri N, Moro C, Spana S, Wang XS, Torres N, et al. Indirect application of near infrared light induces neuroprotection in a mouse model of parkinsonism – An abscopal neuroprotective effect. Neuroscience [Internet]. 2014 Aug [cited 2020 Nov 21];274:93–101. Available from: https://pubmed.ncbi.nlm.nih.gov/24857852/
42. Blatt A, Elbaz-Greener GA, Tuby H, Maltz L, Siman-Tov Y, Ben-Aharon G, et al. Low-Level Laser Therapy to the Bone Marrow Reduces Scarring and Improves Heart Function Post-Acute Myocardial Infarction in the Pig. Photomedicine and Laser Surgery [Internet]. 2016 Nov [cited 2020 Nov 21];34(11):516–24. Available from: https://pubmed.ncbi.nlm.nih.gov/26741110/
43. Kim B, Brandli A, Mitrofanis J, Stone J, Purushothuman S, Johnstone DM. Remote tissue conditioning — An emerging approach for inducing body-wide protection against diseases of ageing. Ageing Research Reviews [Internet]. 2017 Aug [cited 2020 Nov 21];37:69–78. Available from: https://www.sciencedirect.com/science/article/pii/S1568163717300053
44. Sene-Fiorese M, Duarte FO, de Aquino Junior AE, Campos RM da S, Masquio DCL, Tock L, et al. The potential of phototherapy to reduce body fat, insulin resistance and “metabolic inflexibility” related to obesity in women undergoing weight loss treatment. Lasers in Surgery and Medicine [Internet]. 2015 Jul 29 [cited 2020 Nov 21];47(8):634–42. Available from: https://pubmed.ncbi.nlm.nih.gov/26220050/
45. Silva G, Ferraresi C, Almeida RT, Motta ML, Paixão T, Ottone VO, et al. Insulin resistance is improved in high‐fat fed mice by photobiomodulation therapy at 630 nm. Journal of Biophotonics [Internet]. 2020 Jan 7 [cited 2020 Nov 21];13(3). Available from: https://pubmed.ncbi.nlm.nih.gov/31707768/
46. Guo S, Gong L, Shen Q, Xing D. Photobiomodulation reduces hepatic lipogenesis and enhances insulin sensitivity through activation of CaMKKβ/AMPK signaling pathway. Journal of Photochemistry and Photobiology B: Biology [Internet]. 2020 Dec [cited 2020 Nov 21];213:112075. Available from: https://pubmed.ncbi.nlm.nih.gov/33152638/
47. Yoshimura TM, Sabino CP, Ribeiro MS. Photobiomodulation reduces abdominal adipose tissue inflammatory infiltrate of diet-induced obese and hyperglycemic mice. Journal of Biophotonics [Internet]. 2016 Sep 16 [cited 2020 Nov 21];9(11–12):1255–62. Available from: https://pubmed.ncbi.nlm.nih.gov/27635634/